Беременность – это физиологический процесс, происходящий в организме женщины и заканчивающийся рождением ребенка.
Первым и самым важным пунктом в начале беременности является консультация врача акушера-гинеколога, во время которой подтверждается факт беременности и определяется ее срок, проводится общий и гинекологический осмотр, также составляется план дальнейших обследований, осмотров, и даются рекомендации по образу жизни, питанию, назначаются необходимые витамины и лекарственные препараты (при необходимости).
Кратность посещения врача акушера-гинеколога беременной женщиной с нормально протекающей беременностью составляет от 7 до 10 раз. Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Здоровье ребенка начинает формироваться во внутриутробном периоде и во многом определяется здоровьем родителей и течением беременности. Прегравидарная подготовка – это комплекс диагностических, профилактических и лечебных мероприятий, по подготовке организма к полноценному зачатию, вынашиванию и рождению здорового ребенка. На современном этапе прегравидарная подготовка отличается комплексным подходом и способствует наступлению беременности с оптимальными показателями, предупреждает развитие гестационных осложнений и позволяет улучшить перинатальные исходы, а соответственно улучшить здоровье популяции в целом.
Жалобы характерные для нормальной беременности
Тошнота и рвота, а также изжога наблюдаются в каждой 3-й беременности. В 90% случаев тошнота и рвота беременных являются физиологическим признаком беременности, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход. Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Они сопровождаются хотя бы одним из следующих признаков: чувством неполного опорожнения кишечника, небольшим количеством и плотной консистенцией кала, натуживанием не менее четверти времени дефекации. Примерно 8-10% женщин заболевают геморроем во время каждой беременности. Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин. Боль в спине во время беременности встречается с частотой от 36 до 61%. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина. Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
Вы должны четко соблюдать все рекомендации врача, своевременно проходить плановое обследование, соблюдать рекомендации по правильному образу жизни во время беременности, а именно: избегать работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость, избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу: занятий контактными видами спорта, различных видов борьбы, видов спорта с ракеткой и мячом, подводного погружения, быть достаточно физически активной, ходить, делать физическую зарядку для беременных в течение 20-30 минут в день (при отсутствии жалоб и противопоказаний), при путешествии в самолете, особенно на дальние расстояния, одевать компрессионный трикотаж на время всего полета, ходить по салону, получать обильное питье, исключить алкоголь и кофеин, при путешествии в автомобиле использовать специальный трехточечный ремень безопасности, сообщить врачу о планируемой поездке в тропические страны для проведения своевременной вакцинации, правильно и регулярно питаться: потреблять пищу достаточной калорийности с оптимальным содержанием белка, витаминов и минеральных веществ, с обязательным включением в рацион овощей, мяса, рыбы, бобовых, орехов, фруктов и продуктов из цельного зерна, избегать использования пластиковых бутылок и посуды, особенно при термической обработке в ней пищи и жидкости, из-за содержащегося в ней токсиканта бисфенола А, ограничить потребление рыбы, богатой метилртутью (например, тунец, акула, рыба-меч, макрель), снизить потребление пищи, богатой витамином А (говяжей, куриной утиной печени и продуктов из нее), ограничить потребление кофеина менее 300 мг/сутки (1,5 чашки эспрессо по 200 мл или 2 чашки капучино/лате/американо по 250 мл, или 3 чашки растворимого кофе по 250 мл), избегать употребления в пищу непастеризованное молоко, созревшие мягкие сыры, паштеты, плохо термически обработанную пищу, если Вы курите, постараться бросить курить или снизить число выкуриваемых в день сигарет, избегать приема алкоголя во время беременности, особенно в первые 3 месяца. Немаловажным для беременной женщины является ее эмоциональный фон. На всем протяжении беременности Вам нужно избегать стрессовых ситуаций и эмоциональных переживаний.
Половые контакты во время беременности не запрещены при Вашем нормальном самочувствии. В случае болей, дискомфорта, появлении кровянистых выделений при половых контактах, а также при появлении зуда, жжения во влагалище и белей необходимо прекратить половые контакты и обратиться к врачу.
Также Вы должны обратиться к врачу при появлении следующих жалоб: рвота> 5 раз в сутки, потеря массы тела> 3 кг за 1-1,5 недели, повышение артериального давления> 120/80 мм рт. ст., проблемы со зрением, такие как размытие или мигание перед глазами, сильная головная боль, боль внизу живота любого характера (ноющая, схваткообразная, колющая и др.), эпигастральная боль (в области желудка), отек лица, рук или ног, появление кровянистых или обильных жидких выделений из половых путей, лихорадка более 37,5, отсутствие или изменение шевелений плода на протяжении более 12 часов (после 20 недель беременности). Если у Вас резус-отрицательная кровь, то Вашему мужу желательно сдать анализ на определение резус-фактора. При резус отрицательной принадлежности крови мужа Ваши дальнейшие исследования на выявления антирезусных антител и введение антирезусного иммуноглобулина не потребуются.
Начиная со второй половины беременности, Вам рекомендуется посещать курсы для будущих родителей, где Вам будут даны ответы на возникающие во время беременности вопросы.
Вакцинация беременным показана при путешествии в тропические страны, а также в случае эпидемий, беременной пациентке рекомендовано проведение вакцинации с применением инактивированных и генно-инженерных вакцин, анатоксинов, оральной полиовакцины. Беременной пациентке противопоказано назначение живых вакцин. Трёхвалентные инактивированные вакцины рекомендуются женщинам, у которых беременность совпадает с сезоном гриппа.
О ВНУТРИУТРОБНОМ РАЗВИТИИ РЕБЕНКА ПО НЕДЕЛЯМ БЕРЕМЕННОСТИ С ОПИСАНИЕМ ЕГО СПОСОБНОСТЕЙ (НАЧАЛО СБ, НАЧАЛО ДВИГАТЕЛЬНОЙ АКТИВНОСТИ, ОТКРЫВАНИЯ ГЛАЗ, СОСАТЕЛЬНЫХ ДВИЖЕНИЙ)
С момента зачатия, когда сливаются две половые клетки – мужская и женская, очень многое уже предопределено. Именно этот момент определяется пол малыша (слияние хромосом по типу ХХ гарантирует развитие девочки, а XY – мальчика).
Факторы, влияющие на развитие плода, многогранны: это и здоровье женщины, и наследственность родителей, и вредные привычки (курение, алкоголь), и состояние экологии в местности проживания будущей мамы, и ее социальное положение (питание, обеспеченность витаминами), и доступность медицинской помощи и многое другое.
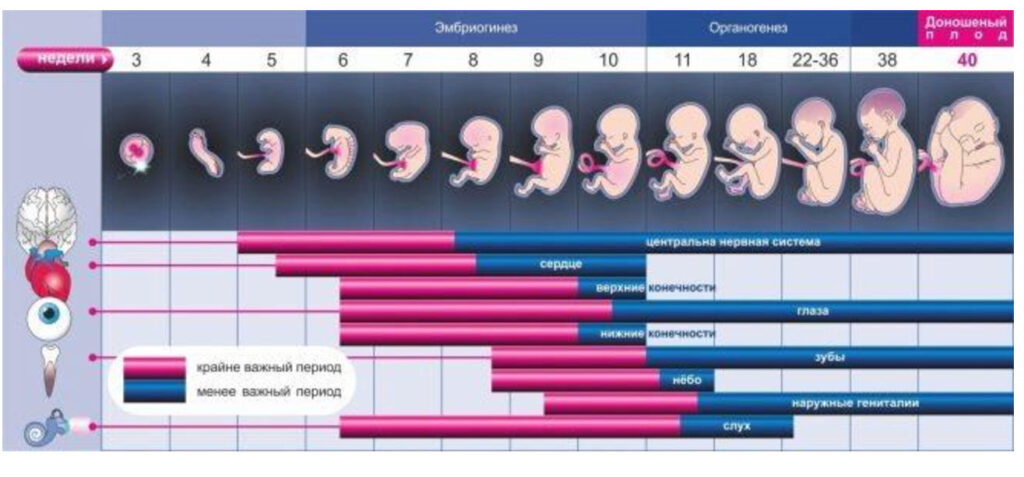
Первая-третья неделя
Оплодотворенная яйцеклетка, движимая ворсинками внутри маточных труб, начинает постепенно спускаться в полость матки. Зародыш соединяются с кровеносными сосудами женщины и начинает питаться – получать все, что ему нужно для развития из материнской крови.
Четвертая
Эмбрион приобрел первые характеристики: его вес – около 0.5 грамма, рост – менее 1 миллиметра. Формируется три зародышевых лепестка. Наружный позднее станет кожными покровами ребенка, средний ляжет в основу поэтапного образования сердца и сосудов, половых органов, костей и мышечной ткани, а внутренний будет органами пищеварения, дыхания и мочеполовой системы. Появляется зачаток спинного мозга.
Пятая
С этой неделе у него начнет биться сердце. Рост эмбриона на этой неделе – уже около 1.5 миллиметров, вес – в пределах 1 грамма. Начинают закладываться половые клетки.
Эта неделя считается одной из самых важных, поскольку сейчас у ребенка закладывается прообраз нервной системы – трубка, которой предстоит стать головным и спинным мозгом.
Шестая
На этом сроке у ребенка начинается формирование иммунной системы – закладывается вилочковая железа. Сердечко уже стучит, правда, неравномерно. Начинается формирование рук, на месте, где будут глазки, появляются темные точки-выступы, а там, где положено быть ушкам – небольшие ямочки.
Седьмая
Головной мозг отделился от спинного, начинает появляться мозжечок. Малыш получает возможность двигать головкой.
Восьмая-десятая
Сформировались все части тела. Закладка органов завершилась, начинается рост.
Завершился эмбриональный период развития и начался фетальный. Малыш именуется плодом и так будет до самых родов.
Вес малютки – около 10 граммов, рост – от 6 до 7 мм. По размерам он напоминает приличных размеров бусину или небольшую сливу. Продолжается развитие и разветвление нервной системы.
Головной мозг имеет два полушария. К концу данного периода малыш начинает подносить ручки ко рту, трогать свое личико. Появились губы и веки, заложены носик и ушные раковины. Теперь у малыша есть шея, и он начинает поворачивать головку.
Одиннадцатая
Весит ребенок более 15 граммов, его рост – около 8 сантиметров. Анатомия плода совершенна, есть все, но только очень маленькое и функционально незрелое.
Двенадцатая
Рост малыша достигает 9-10 сантиметров, а вес – примерно 20 граммов. Глазки полностью встали на положенное им место, что сразу придало ребенку вполне человеческий облик. Завершилось формирование век, но открывать глаза малыш пока не может.
Ушные раковины растут, и на этой неделе появляются мочки. Активно начинает расти и нос. Малыш освоил сосательный рефлекс.
Кишечник, формирование которого завершено, начинает осваивать первые мышечные сокращения, которые станут перистальтикой. У мальчиков на этой неделе появляется пенис, а у девочек – половые губы, но пока органы еще малы, и не всегда есть возможность рассмотреть пол ребенка на УЗИ. Малыш активно двигается (даже во сне), он уже умеет сосать свой пальчик.
Тринадцатая
В головном мозге активно растет мозговое вещество. Малыш научился вздрагивать, обнимать себя за плечики. На этой неделе малыш обзаводится ребрами. Сформированы все органы дыхательной системы, и грудная клетка начинает расширяться. Формируются голосовые связки.
Развитие во втором триместре
Четырнадцатая
Головной мозг достаточно созрел, чтобы взять контроль над органами и системами на себя. Сердце малютки перекачивает до 25 литров крови в сутки. Кроха на этой неделе научился улыбаться, правда, неосознанно, рефлекторно.
Пятнадцатая
В головном мозге появляются первые извилины, и кроха заметно «умнеет». Мозжечок уже лучше координирует движения конечностей.
Шестнадцатая
Завершила формирование шея, теперь плод получил возможность держать головку прямо, а не прижатой к груди. Появились ресницы. Завершилось формирование мышечного каркаса, теперь все мышцы лишь растут. На этой неделе начинают полноценно трудиться железы внутренней секреции.
Семнадцатая
Весит малыш около 160 граммов, а его рост достигает 19-20 сантиметров, у него сформированы все черты лица. Нервная система развита настолько, что малыш получил возможность координировать движения простые и комбинированные. Появляется инстинкт самосохранения.
Восемнадцатая
Весит малыш сейчас до 220 граммов, его рост – около 22 сантиметров.
Кора головного мозга формируется очень интенсивно. Завершился процесс минерализации костей черепа и больших парных костей. Ножки ребенка впервые за всю его внутриутробную историю превысили по длине ручки.
Девятнадцатая
Сейчас его рост – около 24 сантиметров, а вес – около 300 граммов. Сформированы брови и ресницы. Малыш шевелится давно, но именно сейчас он достиг размеров, при которых женщина может начать его ощущать.
Двадцатая
Этот срок – середина беременности. Сейчас его размеры: рост – около 26 сантиметров, вес – 350 граммов. Кожа на этой неделе становится четырехслойной. Формируется рефлекс моргания. С этого срока в полную силу начинает работать иммунная система.
Двадцать первая
Вес малыша составляет уже более 400 граммов, а рост может достигать 28 сантиметров. Кожа малютки перестала быть ярко-красной и лиловой. Первый слой подкожного жира, хоть он еще и тонкий, преображает внешность крохи.
Появился животик. Малыш все больше напоминает новорожденного.
Двадцать вторая
Вес ребенка составляет более 500 граммов, рост – 30 сантиметров.
Малыш уже похож на новорожденного. Жировая клетчатка на этой неделе начинает распределяться по всему телу, завершается формирование позвоночника. Начинается созревание легких.
Двадцать третья
Рост малыша остается почти прежним, он замедлился – чуть более 30 сантиметров. Вес нарастает – сейчас плод весит в среднем 560-580 граммов. На росте и весе начинают сказываться факторы наследственности.
Активно работают потовые и сальные железы.
Двадцать четвертая
Рост – 31 сантиметр, вес – около 600 граммов. Появляются сухожильные рефлексы.
Двадцать пятая
Рост малыша – около 33-35 сантиметров, вес – около 700-800 граммов. Кожа почти разгладилась. Началась выработка меланина, за счет чего кожа становится розоватой. Ушные раковины остаются мягкими, степень зрелости легких – низкая. В легких начинает вырабатываться особое вещество – сурфактант. Оно поможет альвеолам не слипаться при самостоятельном дыхании.
Двадцать шестая
Вес малыша – от 800 до 850 граммов, рост – более 35 сантиметров. Идет формирование рецепторов, которые будут отвечать за обоняние. Мозг налаживает связь с корой надпочечников, у ребенка появляется свой собственный гормональный фон. Гипофиз начинает вырабатывать гормоны роста. У большинства мальчиков на этой неделе яички опускаются из брюшной полости в мошонку.
Двадцать седьмая
Рост малыша достигает 36-37 сантиметров, вес варьируется от 900 до 1100 граммов. Малютка перестает умещаться в матке в полный рост и начинает принимать так называемую сгибательную позу.
Развитие в третьем триместре
Двадцать восьмая-тридцатая неделя
Женщина выходит в декретный отпуск. Рост ребенка – более 41 сантиметра, вес – более 1600 граммов.
Тридцать первая- Тридцать третья
Малыш будет набирать массу тела, и это – его главная задача на текущем этапе.
Занимает в матке почти все свободное пространство. Двигательная активность плода снижается — ему становится трудно и тесно активно двигаться в матке.
Тридцать четвертая-Тридцать седьмая
Кожные складки и морщинки разгладились полностью. Радужная оболочка глаз малютки становится такой, какой ей нужно быть по генетическому наследованию, то есть кареглазые малыши становятся кареглазыми, а не голубоглазыми, как были раньше.
Пропорции тела наконец-то стали нормальными и гармоничными.
Кожа стала плотной, она надежно оберегает организм малыша. Ногти впервые выступили за пределы фаланг. Минерализовались все кости, только кости черепа остаются подвижными, чтобы облегчить процесс рождения.
Настраиваются органы чувств, малыш готовится к рождению, которое потребует от него огромных усилий и адаптационных способностей.
Тридцать восьмая-сороковая
Средний вес на этом сроке – 3300-3600 граммов, рост – 50-53 сантиметра.
Работа всех внутренних органов согласована между собой. Все органы сформированы. . Не работают пока только легкие, их час придет сразу после того, как малыш родится. У ребенка есть свой режим дня, он спит и бодрствует в определенные промежутки времени.
Из-за неудобств, которые ребенок испытывает из-за тесноты в утробе, у него начинает вырабатываться гормон стресса – адреналин. Роды могут начаться на этой неделе, а могут и не начаться: до 42 недели беременность не считается переношенной, не стоит паниковать и волноваться.
С началом родовых схваток начнется раскрытие шейки матки, и когда она откроется полностью, малыш начнет продвижение вперед. Каждое его движение и поворот в процессе прохождения родовых путей будет рефлекторным. Малыш как будто знает, как и что сделать в ту или иную минуту. Этот процесс называется биомеханизмом родов.
О ПОЛЕЗНОМ ВЛИЯНИИ БЕРЕМЕННОСТИ НА ОРГАНИЗМ ЖЕНЩИНЫ
Изменяется гормональный фон у молодой мамы, что избавляет от многих гинекологических заболеваний после беременности. Беременность – интенсивный активатор женского иммунитета. Появление малыша держит тело в тонусе и мобилизует скрытые резервы организма.
КАК МЕНЯЕТСЯ ПОВЕДЕНИЕ?
С наступлением беременности будущая мама больше обращает внимание на свое здоровье, заботясь о малыше. Она старается больше отдыхать, гулять на свежем воздухе, соблюдать режим дня и питания. Все это позитивно отражается на состоянии ее здоровья и внешнем виде. Хорионический гонадотропин способствует обновлению клеток, повышает концентрацию гормонов щитовидной железы, ускоряет обмен веществ. Все гормоны, которые образуются в организме женщины, способствуют мобилизации защитных сил организма.
Доказано: женщины, имеющие хотя бы одного ребёнка, живут на несколько лет дольше своих нерожавших сверстниц.
Кроме того, в их организмах происходят следующие изменения:
• улучшение памяти и восприятия новой информации;
• поддержание высокой активности и отличной координации движений;
• увеличение некоторых долей головного мозга, спровоцированное избытком гормонов;
• повышение активности эндокринной системы и нормализация обмена веществ.
Также есть некоторые заболевания и состояния, на которые беременность может оказать положительный эффект: например, мигрень, эндометриоз, псориаз. Женщины, родившие до двадцати пяти лет и кормившие грудью двоих или троих детей, меньше подвержены раку молочной железы. Большинство девушек, страдающих болезненными месячными, после беременности и родов смогут вздохнуть спокойно. Чаще всего болезненные спазмы уходят в забвение. Это связано с изменением гормонального фона у молодой мамы.
О ПОНЯТИИ НОРМАЛЬНЫХ РОДОВ
Что такое нормальные роды?
Нормальные роды — это своевременные (в 37° — 41 недель беременности) роды одним плодом, начавшиеся самостоятельно, с низким риском акушерских осложнений к началу родов (при отсутствии преэклампсии, задержки роста плода, нарушения состояния плода, предлежания плаценты и других осложнений), прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых пациентка и новорожденный находятся в удовлетворительном состоянии.
Как протекают роды?
Роды состоят их 3-х периодов.
Первый период родов — время от начала родов до полного раскрытия маточного зева.
Этот период родов состоит из латентной и активной фазы. Латентная фаза характеризуется слабыми сокращениями матки (иногда болезненными) и медленным раскрытием шейки матки до 5 см. Эта фаза может длиться до 20 часов у первородящих женщин и до 14 часов у повторнородящих женщин. Активная фаза характеризуется регулярными болезненными сокращениями матки (схватками) и раскрытием шейки матки до полного раскрытия.
Второй период родов — время от полного раскрытия маточного зева до рождения ребенка. Во время этого периода пациентка ощущает сильное желание тужиться (потуги), которые возникают каждые 2-5 минут.
Третий период родов — время от рождения ребенка до рождения последа. Обычно третий период родов завершается в течение 15-30 минут.
Может ли мой партнер присутствовать при родах?
Присутствие партнера при родах поощряется в случае его подготовки к помощи и присутствии при родах.
Буду ли я испытывать боль во время родов?
Обычно роды сопровождаются болезненными ощущениями во время схваток (примерно 60 секунд) с последующим расслаблением. Необходимо правильно дышать и быть спокойной для минимизации болезненных ощущений.
Будут ли мне обезболены роды?
Первоначально рекомендуется применить немедикаментозные методы обезболивания родов, такие как правильная техника дыхания, использование мяча, массаж, теплые компрессы, холод на спину в случае болей в пояснице и другие, которые оказываются эффективными в большинстве случаев. При неэффективности немедикаментозных методов при Вашем желании, отсутствии противопоказаний и возможности медицинской организации может быть проведена эпидуральная анальгезия.
Следует знать, что эпидуральная анальгезия ассоциирована с повышенным риском удлинения продолжительности родов.
О ПОКАЗАНИЯХ К КЕСАРЕВО СЕЧЕНИЮ
• В плановом порядке рекомендовано: при полном предлежании и врастании плаценты. При неполном предлежании плаценты на расстоянии 2 см и менее от внутреннего зева родоразрешение чаще проводится путем КС, однако возможно родоразрешение через естественные родовые пути в зависимости от паритета, готовности родовых путей (наличия или отсутствия кровотечения, фазы родов), при соматических заболеваниях беременной, требующих исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка). Существует ряд других показаний для проведения КС, наличие которых определит ваш врач акушер-гинеколог.
В неотложном порядке родоразрешение путем КС рекомендовано: при преэклампсии тяжелой степени, при некорригируемых нарушениях сократительной деятельности матки (слабость родовой деятельности, дискоординация родовой деятельности, дистоция шейки матки), не сопровождающихся дистрессом плода при отсутствии эффекта от родовозбуждения окситоцином при хориоамнионите и неготовности естественных родовых путей к родам при дистресс-синдроме плода, сопровождающегося сомнительным типом КТГ, при прогрессирующей преждевременной отслойке нормально расположенной плаценты рекомендовано при угрожающем, начавшемся или свершившемся разрыве матки и т. д. Помните, что своевременное обращение за медицинской помощью позволит вовремя акушеру-гинекологу определить показания к экстренному КС
Обычно (при отсутствии особых показаний) плановое кесарево сечение выполняется в 39-40 недель беременности. Для родоразрешения Вас заблаговременно госпитализируют в акушерский стационар. В случае начала родовой деятельности или разрыва плодных оболочек до предполагаемой даты родоразрешения, Вам необходимо срочно вызвать бригаду скорой помощи для госпитализации в акушерский стационар. В стационаре Вам будет выполнен необходимый перечень лабораторных и инструментальных исследований в зависимости от акушерской ситуации. При плановой госпитализации Вы будете должны отказаться от приема пищи за 8 часов, и прозрачных жидкостей — за 2 часа до планируемого родоразрешения. К прозрачным жидкостям относятся вода, фруктовый сок без мякоти, газированные напитки, чай и кофе. Перед операцией Вас проконсультируют врач-акушер-гинеколог и врач-анестезиолог-реаниматолог. Вы будете обязаны сообщить врачам обо всех известных Вам проблемах, связанных с Вашим здоровьем, наследственностью, аллергических реакциях, индивидуальной непереносимостью лекарственных препаратов и продуктов питания, а также о курении табака, злоупотреблении алкоголем или наркотическими препаратами в настоящее время и в прошлом. Врач-анестезиолог-реаниматолог выберет наиболее подходящий для Вас вид обезболивания во время операции.
Грудное вскармливание
• Кормите ребенка по его требованию, в том числе ночью.
• Чем чаще малыш сосет, тем больше молока вырабатывается у матери
Если ребенок набирает в весе не менее 500 граммов в месяц и мочится не менее шести-восьми раз в сутки, значит, он получает достаточно молока
• Для поддержания чистоты груди достаточно обычного купания (душа) один раз в день
Ваша диета должна быть разнообразной. В нее необходимо включить мясо, рыбу, бобовые, овощи и фрукты. Пейте воду, молоко, кисломолочные продукты и сок по желанию.
• Выход на работу не служит препятствием для кормления ребенка грудью. Молоко сцеживается и может храниться при комнатной температуре в течение восьми часов, в холодильнике — три дня, а в морозильной камере при температуре — 180 С — до трех месяцев.
• Неправильное прикладывание может приводить к травмам сосков, плохому
опорожнению груди, недостаточному набору веса малыша, уменьшению количества молока и прочим проблемам
• Всемирная организация здравоохранения рекомендует кормить грудью до 2 лет и дольше, если этого хотят мама и ребенок. Этот минимально рекомендуемый срок связан с этапами психологического и физического развития ребенка, а также с влиянием кормления грудью на здоровье матери
ИНФОРМАЦИЯ ОБ АБОРТЕ
Медицинская помощь женщинам при искусственном прерывании беременности оказывается в рамках первичной специализированной медико-санитарной помощи и специализированной медицинской помощи в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (искусственному прерыванию беременности)».
Обследование женщин проводится в медицинских организациях, имеющих лицензию на осуществление медицинской деятельности, включая работы (услуги) по «акушерству и гинекологии (за исключением использования вспомогательных репродуктивных технологий и искусственного прерывания беременности)», «акушерству и гинекологии (искусственному прерыванию беременности)».
При первичном обращении женщины с целью искусственного прерывания беременности врач-акушер-гинеколог, а в случае его отсутствия – врач общей практики (семейный врач), медицинский работник фельдшерско-акушерского пункта, фельдшерских здравпунктов направляет беременную на основе ИДС в кабинет медико-социальной помощи женской консультации (Центр медико-социальной поддержки беременных женщин, оказавшихся в трудной жизненной ситуации) для консультирования психологом (медицинским психологом, специалистом по социальной работе).
Врач-акушер-гинеколог при обращении женщины за направлением на искусственное прерывание беременности производит обследование для определения срока беременности и исключения медицинских противопоказаний к искусственному прерыванию беременности.
При наличии противопоказаний (заболеваний, состояний, при которых прерывание беременности или наносит серьезный ущерб здоровью женщины или представляет угрозу для ее жизни) вопрос решается индивидуально консилиумом врачей с учетом срока беременности и места прерывания беременности.
Искусственное прерывание беременности по желанию женщины проводится:
не ранее 48 часов с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности четвертая – седьмая неделя, при сроке беременности одиннадцатая – двенадцатая неделя, но не позднее окончания двенадцатой недели беременности;
не ранее семи дней с момента обращения женщины в медицинскую организацию для искусственного прерывания беременности при сроке беременности восьмая – десятая неделя беременности.
Искусственное прерывание беременности при сроке до двенадцати недель у женщин с клинически значимыми признаками истончения рубца на матке, миомой матки больших размеров, аномалиями развития половых органов, при наличии тяжелых соматических заболеваний производится врачом-акушером-гинекологом в условиях круглосуточного стационара.
Искусственное прерывание беременности осуществляется с обязательным обезболиванием на основе ИДС женщины.
После искусственного прерывания беременности с каждой женщиной проводится консультирование, в процессе которого пациентка информируется о признаках возможных осложнений, при появлении которых, ей следует незамедлительно обратиться к врачу; предоставляются рекомендации о режиме, гигиенических мероприятиях, возможной реабилитации, а также по вопросам профилактики абортов и необходимости сохранения и вынашивания следующей беременности.
После искусственного прерывания беременности контрольный осмотр врача-акушера-гинеколога при отсутствии жалоб проводится через 9–15 дней.
Медицинский аборт может выполняться медикаментозным или хирургическим методом. Аборт является небезопасной процедурой и сопряжен с риском различных осложнений. Даже при выполнении медикаментозного аборта при условии строжайшего соблюдения всех норм и правил в 2–5% случаев наблюдаются осложнения (остатки плодного яйца, прогрессирующая беременность, кровотечение), при развитии которых необходимо завершить аборт хирургическим путём. При хирургическом вмешательстве
непосредственно во время операции возможны следующие осложнения: осложнения анестезиологического пособия, травма и прободение матки с возможным ранением внутренних органов и кровеносных сосудов, кровотечение, что может потребовать
расширения объёма операции вплоть до чревосечения и удаления матки и др. К осложнениям в послеоперационном периоде относятся: скопление крови и остатки плодного яйца в полости матки, острый и/или подострый воспалительный процесс матки
и/или придатков матки, вплоть до перитонита, что потребует повторного оперативного вмешательства, не исключающего удаление матки и др. Отдалёнными последствиями и осложнениями аборта являются: бесплодие, хронические воспалительные процессы матки и/или придатков матки, нарушение функции яичников, внематочная беременность, невынашивание беременности, различные осложнения при вынашивании последующей беременности и в родах: преждевременные роды, нарушение родовой деятельности,
кровотечение в родах и (или) послеродовом периоде; нервно-психические расстройства и др.
Перед принятием окончательного решения о проведении аборта Вы должны обязательно быть проконсультированы психологом/психотерапевтом или другим специалистом, к которому Вас направит лечащий врач для доабортного консультирования.
Также Вам будет выполнено ультразвуковое исследование (УЗИ), в ходе которого Вы услышите сердцебиение плода. Вы не должны прибегать к аборту, если точно не уверены, что хотите прервать беременность, или у Вам нет медицинских показаний для этого.
При выполнении медикаментозного аборта до 12 недель Вам будут назначены лекарственные средства, которые надо будет принимать с точностью, указанной Вам лечащим врачом. Данные лекарственные средства вызывают гибель плода, а затем изгнание
его из полости матки. После приема препаратов Вы останетесь под наблюдением в течение1,5-4 часов.
При выполнении хирургического аборта (вакуум-аспирация плодного яйца) до 12 недель Вам будет выполнено местное или общее обезболивание с учетом срока беременности, Вашего состояния здоровья, медицинских показаний и противопоказаний.
Продолжительность Вашего наблюдения в условиях стационара будет определена лечащим врачом с учетом Вашего состояния и составит не менее 3-4 часов.
В случае изменения решения о проведении аборта при приеме первых таблеток в случае медикаментозного аборта Вы должны немедленно обратиться к врачу, который выполнит УЗИ, и в случае наличия сердцебиения у плода назначит лечение, направленное
на сохранение беременности. При этом Вы должны знать, что таблетки могут оказать негативное воздействие на здоровье будущего ребенка, поэтому перед принятием решения об искусственном прерывании беременности Вы должны быть твердо уверены в
правильности и окончательности этого решения.
После выполнения медицинского аборта Вам будут даны рекомендации по контрацепции, которая назначается сразу после выполнения аборта (гормональная контрацепция или введение внутриматочного контрацептива). Вы должны использовать
контрацепцию с целью профилактики абортов до планирования деторождения.
ПРОВЕДЕНИЯ ДОАБОРТНОГО ПСИХОЛОГИЧЕСКОГО КОНСУЛЬТИРОВАНИЯ И СОБЛЮДЕНИЯ «НЕДЕЛИ ТИШИНЫ»
ПРИ ПЕРВИЧНОЙ ЯВКЕ НА КОНСУЛЬТАЦИЮ К ВРАЧУ ГИНЕКОЛОГУ ВАМ НЕОБХОДИМО ЗАПОЛНИТЬ АНКЕТУ ПОСЛЕ КОТОРОЙ БУДУТ ПРЕДЛОЖЕНЫ ИНДИВИДУАЛЬНЫЕ РЕКОМЕНДАЦИИ, ВЫ УЗНАЕТЕ О ДОСТУПНЫХ ВАМ ГОСУДАРСТВЕННХ И ОБЩЕСТВЕННЫХ МЕРАХ ПОДДЕРЖКИ И МОЖЕТЕ ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ СПЕЦИАЛИСТА ОНЛАЙН. РЕЗУЛЬТАТ ТЕСТИРОВАНИЯ НУЖНО СОХРАНИТЬ В ФОРМАТЕ PDF И ПРЕДОСТАВИТЬ ГИНЕКОЛОГУ НА ПОВТОРНОЙ КОНСУЛЬТАЦИИ И ПОМНИТЕ В ВАС НАЧИНАЕТСЯ НОВАЯ ЖИЗНЬ.
Меры социальной гарантии и психологической помощи:
1. Правительством Российской Федерации и Приморского края установлены меры социальной поддержки семей:
- при рождении первого ребенка (единовременная выплата при рождении первого ребенка, доплата к единовременной выплате при рождении первого ребенка, ежемесячная выплата в связи с рождением первого ребенка, материнский (семейный) капитал, доступная ипотека);
- при рождении второго ребенка (региональный материнский (семейный) капитал, при рождении второго ребенка, материнский (семейный) капитал);
- при рождении третьего и (или) последующего ребенка (детей) (ежемесячная денежная выплата при рождении (усыновлении) третьего или последующего ребенка, региональный материнский (семейный) капитал при рождении (усыновлении) третьего и последующего ребенка (детей), материнский (семейный) капитал).
Контакты:
Телефоны для справок: 8(800)302-21-45, 8(423)239-39-47
Материнский капитал: 8(800)100-00-01
Информация также представлена здесь (откроется в новом окне)
Телефон горячей линии Стоп-аборт 8-800-100-44-55
Телефоны и адреса организаций, оказывающих поддержку беременным, многодетным и малоимущим семьям: г. Владивосток, ул. Уборевича, 22, тел. регистратуры: 240-15-62.
